Sử dụng nội tiết trong điều trị mụn trứng cá
Mở đầu
Mụn trứng cá (acne vulgaris) là dạng bệnh ngoài da thường gặp, có liên quan đến quá trình viêm hoặc tắc nghẽn của những đơn vị nang lông và những tuyến bã đi kèm theo. Mụn cũng có thể ở dưới dạng tổn thương không có phản ứng viêm, có phản ứng viêm hoặc cả hai, phần lớn ảnh hưởng vùng mặt nhưng cũng có thể hiện diện ở lưng và ngực.8 (hình 1). Đây là một bệnh lý của nhiều yếu tố, trong đó yếu tố chủ yếu là di truyền.15 Mụn phát triển là kết quả tương tác của 4 yếu tố: (1) tăng sinh thượng bì nang lông, (2) sản xuất quá nhiều chất bã nhờn, (3) có sự hiện diện và hoạt động của vi khuẩn Propionibacterium acnes, và (4) phản ứng viêm
Bạn đang xem tài liệu "Sử dụng nội tiết trong điều trị mụn trứng cá", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Sử dụng nội tiết trong điều trị mụn trứng cá
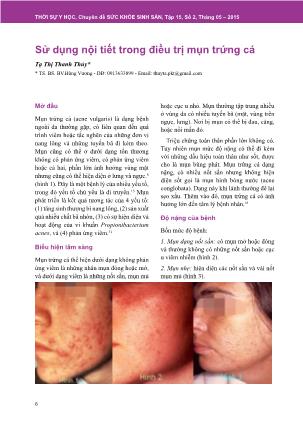
6THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 15, Số 2, Tháng 05 – 2015 Sử dụng nội tiết trong điều trị mụn trứng cá Tạ Thị Thanh Thủy* * TS. BS. BV.Hùng Vương - DĐ: 0913633899 - Email: [email protected] Mở đầu Mụn trứng cá (acne vulgaris) là dạng bệnh ngoài da thường gặp, có liên quan đến quá trình viêm hoặc tắc nghẽn của những đơn vị nang lông và những tuyến bã đi kèm theo. Mụn cũng có thể ở dưới dạng tổn thương không có phản ứng viêm, có phản ứng viêm hoặc cả hai, phần lớn ảnh hưởng vùng mặt nhưng cũng có thể hiện diện ở lưng và ngực.8 (hình 1). Đây là một bệnh lý của nhiều yếu tố, trong đó yếu tố chủ yếu là di truyền.15 Mụn phát triển là kết quả tương tác của 4 yếu tố: (1) tăng sinh thượng bì nang lông, (2) sản xuất quá nhiều chất bã nhờn, (3) có sự hiện diện và hoạt động của vi khuẩn Propionibacterium acnes, và (4) phản ứng viêm.31 Biểu hiện lâm sàng Mụn trứng cá thể hiện dưới dạng không phản ứng viêm là những nhân mụn đóng hoặc mở, và dưới dạng viêm là những nốt sần, mụn mủ hoặc cục u nhỏ. Mụn thường tập trung nhiều ở vùng da có nhiều tuyến bã (mặt, vùng trên ngực, lưng). Nơi bị mụn có thể bị đau, căng, hoặc nổi mẩn đỏ. Triệu chứng toàn thân phần lớn không có. Tuy nhiên mụn mức độ nặng có thể đi kèm với những dấu hiệu toàn thân như sốt, được cho là mụn bùng phát. Mụn trứng cá dạng nặng, có nhiều nốt sần nhưng không hiện diện sốt gọi là mụn hình bóng nước (acne conglobata). Dạng này khi lành thường để lại sẹo xấu. Thêm vào đó, mụn trứng cá có ảnh hưởng lớn đến tâm lý bệnh nhân.18 Độ nặng của bệnh Bốn mức độ bệnh: 1. Mụn dạng nốt sần: có mụn mở hoặc đóng và thường không có những nốt sần hoặc cục u viêm nhiễm (hình 2). 2. Mụn nhẹ: hiện diện các nốt sần và vài nốt mụn mủ (hình 3). 7TỔNG QUAN Y VĂN 3. Mụn trung bình: hiện diện các nốt mụn, nốt sần viêm nhiễm và những nốt mụn mủ; phần lớn các tổn thương viêm nhiễm hiện diện nhiều hơn trong dạng nhẹ (hình 4). 4. Mụn dạng u bọc: hiệu diện mụn nhỏ, những tổn thương viêm nhiễm và những dạng cục u lớn hơn 5 mm đường kính, thường để lại sẹo (hình 5) Nguyên tắc điều trị Tùy theo độ nặng của bệnh có nhiều cách điều trị khác nhau. Nguyên tắc có 3 phương pháp: dùng thuốc, không dùng thuốc và thủ thuật. Dùng thuốc Những thuốc sau đây được sử dụng để điều trị Propionibacterium acne vulgaris: - Retinoid-like agents (topical tretinoin, adapalene, tazarotene, isotretinoin). - Kháng sinh (tetracycline, minocycline, doxycycline, clindamycin, topical clin- damycin, topical erythromycin, daptomycin trimethoprim /sulfamethoxazole ). - Chất đối kháng aldosterone có chọn lọc (Selective aldosterone antagonists) như spironolactone. - Thuốc ngừa thai viên kết hợp estrogen/ progestin (vd: ethinyl estradiol, drospi- renone, và levomefolate; ethinyl estradiol và norethindrone; ethinyl estradiol và norgestimate; ethinyl estradiol và drospirenone). - Các sản phẩm trị mụn (vd: erythromycin và benzoyl peroxide, clindamycin và tretinoin, clindamycin và benzoyl peroxide, azelaic acid, benzoyl peroxide). Khi sử dụng kháng sinh toàn thân hoặc tại chỗ, nên sử dụng chung với benzoyl peroxide hoặc topical retinoid nhằm giảm mức độ kháng thuốc. Không dùng thuốc Thay đổi chế độ ăn: giảm tinh bột và tránh những thức ăn nhanh (junk food) Thủ thuật - Lấy mụn bằng tay - Chích steroid vào tổn thương - Lấy mụn nông bằng Glycolic hoặc Salicylic Acid 8THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 15, Số 2, Tháng 05 – 2015 Điều trị thuốc 1. Khuyến cáo10 - Benzoyl Peroxide thường an toàn và hiệu quả khi dùng đơn trị liệu hoặc dùng chung với sản phẩm khác (Mức độ A). - Topical retinoids có thể được dùng như đơn trị liệu hoặc kết hợp với sản phẩm khác cho tất cả các loại và các độ năng của mụn ở trẻ em và người lớn ở mọi lứa tuổi (mức độ A). - Kháng sinh uống có thể được dùng cho mụn có viêm nhiễm mức độ trung bình – nặng ở mọi lứa tuổi (ngoại trừ Tetracycline ở trẻ em < 8 tuổi) (mức độ B). - Điều trị nội tiết với viên ngừa thai kết hợp có thể được dùng như phác đồ thứ 2 ở thiếu nữ tuổi dậy thì với mụn trung bình – nặng (mức độ A). - Isotretinoin được khuyên sử dụng trong trường hợp nặng, để sẹo hoặc mụn tái phát ờ người lớn (mức độ A). 2. Điều trị thuốc nội tiết Nội tiết tố có vai trò quan trọng trong cơ chế sinh bệnh học của mụn trứng cá, hiện tượng tăng sản sinh chất bã do tác dụng của androgen trên những nang tuyến bã, tạo tiền đề cho mụn trứng cá hình thành.21,30 Trước dậy thì, tuyến thượng thận gia tăng sản xuất dehydroepiandro-sterone sulfate (DHEAS), sau đó nó sẽ chuyển hóa thành những chất androgens ở da, gây tác động phì đại tuyến bã nhờn và tăng tiết chất bã.30 Ở cả nam và nữ có mụn trứng cá đều liên quan đến sự tăng nhạy cảm của tuyến bã nhờn với androgens.2 Ở nữ, sự sản xuất thái quá của androgens từ buồng trứng cũng gây mụn ở giai đoạn sau của bệnh có liên quan đến nam hóa,2 và nên chẩn đoán loại trừ những trường hợp phụ nữ đã có mụn trứng cá trước đó. Khảo sát sinh hóa máu cho thấy có sự tăng cao nồng độ testosterone tự do và DHEAS đi đôi với giảm nồng độ sex hormone – binding globulin.22,38 Điều trị nội tiết có hiệu quả cao trong điều trị mụn trứng cá ở nữ, ngay cả trong những trường hợp có hay không có tăng nồng độ androgens trong máu.33 Điều trị nội tiết rất hiệu quả với những trường hợp nữ bị mụn tái phát ở mặt có dạng nốt sần hoặc cục u nhỏ kèm viêm nhiễm. Thông thường những phụ nữ này ghi nhận bệnh gia tăng theo chu kỳ kinh với những biểu hiện bùng phát như cảm giác đau nhẹ, căng nhức ở sâu trong tổn thương.14 Những bệnh nhân này thường được điều trị rất nhiều phương pháp nhưng mức độ đáp ứng rất ít, đặc biệt với nhiều đợt kháng sinh đường uống và tại chỗ. Chính vì vậy điều trị nội tiết được đặt ra như một nguồn hỗ trợ hiệu quả đối với phụ nữ bi mun trứng cá. Khảo sát và điều trị nội tiết được đặt ra khi mụn trứng cá bị sẹo hóa hoặc bệnh thất bại với điều trị cơ bản, hoặc khi Isotretinoin không phù hợp, hoặc không có hoặc mụn trứng cá tái phát nhanh và nhiều lần.20 Ngoài ra điều trị nội tiết còn nhằm mục đích kiểm soát kinh nguyệt song song với điều trị mụn. Tất cả những phương pháp điều trị hiện nay đều có chung một mục tiêu là tạo hiệu quả đối kháng với androgens trên tuyến bã nhờn, và hạn chế sự lan rộng của tế bào sừng nang lông (follicular keratinocyte).14 Mục tiêu này có thể đạt được khi sử dụng những chất ức chế thụ thể estrogen và androgen (cyproterone acetate CPA, chlormadinone acetate, spironalactone, drospirenone, desogestrel và flutamide) hoặc những tác nhân ức chế sản xuất androgen nội sinh từ buồng trứng (thuốc ngừa thai, CPA và gonadotrophin releasing agonists GnRH) hoặc từ tuyến thượng thận (glucocorticoids liều thấp). a. Tác nhân ức chế sản xuất Androgen thượng thận Glucocorticoids liều thấp có thể ức chế sản xuất androgen từ thượng thận. Thuốc có thể 9TỔNG QUAN Y VĂN được chỉ định cho cả bệnh nhân nam và nữ - những người có nồng độ DHEAS liên quan với giai đoạn cuối của tăng sinh tuyến thượng thận bẩm sinh do thiếu men 11-hydroxylase hoặc 21-hydroxylase di truyền. Thiếu men 21-hydroxylase di truyền gặp trong 3% phụ nữ có dấu hiệu nam hóa, và sự di truyền của gien phụ trách men này gặp nhiều ở phụ nữ có mụn trứng cá hơn ở những phụ nữ bình thường. Liều thấp của Prednisolone (2,5 – 5 mg) hoặc Dexamethasone (0,25 – 0,75 mg) uống buổi tối (hoặc cách tối) đủ để cản trở sự sản xuất androgen từ thượng thận, và tiếp theo làm giảm sản xuất chất bả đến 50%, giúp cải thiện tình trạng mụn.6,7 Kiểm tra định kỳ lượng DHEAS trong máu để xác định tác dụng của glucocorticoids trên sự sản xuất của tuyến thượng thận. Việc ức chế tuyến thượng thận ít nhiều có tác dụng không mong muốn, nhất là với Dexamethasone.5 Chính vì vậy “adreno- corticotropic hormon stimulation test (ACTH test) nên được thực hiện 2 – 3 tháng sau khi bắt đầu điều trị.14 Nhiều nghiên cứu cho thấy glucocorticoids cho song song với estrogen theo chu kỳ có thể điều tiết thành công sự sản sinh chất bã ở trường hợp mụn khó trị, đạt sự giảm thiểu mạnh nồng độ androgens trong máu hơn so với việc sử dụng thuốc đơn thuần.6,27,28 Tuy nhiên lượng estrogen dùng trong những nghiên cứu này cao hơn nhiều so với phần lớn thuốc viên ngừa thai (80 – 100 μg). Vì vậy cần lưu ý cân nhắc với tác dụng phụ nguy hiểm như thuyên tắc tĩnh mạch (VTE) b. Tác nhân ức chế sản xuất Androgen từ buồng trứng Thuốc ngừa thai là điều trị chủ yếu nhằm làm giảm sản xuất Androgens từ buồng trứng. Một tổng quan của Cochrane về hiệu quả của thuốc ngừa thai viên kết hợp trong điều trị mụn ở mặt đã xác định thuốc ngừa thai làm giảm số lượng sang thương, giảm độ nặng cũng như điểm tự đánh giá khi so sánh với giả dược.1 Thuốc ngừa thai viên kết hợp được khuyến cáo sử dụng trong điều trị mụn trứng cá thường là dạng kết hợp estrogen (phần lớn là ethinyl estradiol) với progestin (có tác dụng kháng androgen). Estrogen đặc biệt rất có giá trị ở những phụ nữ có biểu hiện lâm sàng của cường androgen. Trong tất cả thuốc ngừa thai kết hợp, estrogen được cung cấp với liều vừa đủ sẽ giảm sản xuất chất bã và cải thiện mụn.14,20 Hoạt động của thuốc có 2 chiều hướng: estrogen tăng sản xuất sex hormone- binding globulin, chất này kết hợp và làm giảm lượng testosterone tự do lưu hành. Thêm vào đó, estrogen ức chế buồng trứng sản xuất androgens bằng cách ức chế sự phóng thích của gonadotrophin từ tuyến yên – kết quả làm giảm lượng androgen và ít tiết chất bã. Tuy nhiên liều estrogen cần để ức chế tiết bã cao hơn liều estrogen cần để ức chế buồng trứng. Liều estrogen trong các vĩ thuốc ngừa thai viên kết hợp ngày càng giảm thiểu, với phần lớn nhóm thế hệ thứ ba chỉ chứa 20 μg ethinyl estradiol vốn không đủ để ức chế tiết bã nhờn.20 Hiệu quả giảm tiết bã của estrogen có thể được hỗ trợ nhờ sự hiện diện của progestin kháng androgen có trong viên thuốc kết hợp. - Thuốc ngừa thai truyền thống có chứa estranges và gonanes – là những dẫn xuất từ 19-nortestosterone và CPA. - Thuốc ngừa thai thế hệ thứ ba chứa progestins như gestodene, desogestrel và norgestimate – là những progestins ít chọn lọc cho androgen mà chọn lọc cho progesterone receptor hơn, vì vậy ít có tác dụng trên điều trị mụn.29 - Ít bằng chứng xác định thuốc ngừa thai có chứa CPA có tác dụng chống tiết bã tốt hơn các loại có chứa desogestrel và levonorgestrel.1 - Drospirenone (Yasmin, Drosperin) là 10 THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 15, Số 2, Tháng 05 – 2015 progestin mới, dẫn xuất từ 17a-spironalactone, vì vậy có cả 2 tác dụng anti-mineralo- corticoid và kháng nam hóa, vì vậy được sử dụng điều trị mụn rất hiệu quả.35 c. Chất đồng vận GnRH Chất đồng vận GnRH như Nafarelin, Leuprolids và Buserelin có hiệu quả trong điều trị mụn và nam hóa ở phụ nữ, không kể có nội tiết bất thường hay không.11 Đường vào có thể dưới dạng xịt mũi hoặc chích. Chất đồng vận GnRH ức chế sản xuất androgen từ buồng trứng bằng cách ngăn cản sự phóng thích của luteinizing hormone (nội tiết LH) và FSH (follicle-stimulating hormone) từ tuyến yên. Tuy nhiên thuốc được sử dụng hạn chế do tác dụng phụ nhiều như giảm mật độ xương, nhức đầu và những triệu chứng mãn kinh. d. Những tác nhân ngăn cản thụ thể androgen Sự tiết chất bã nhờn có thể bị ức chế bởi những tác nhân kháng androgen như CPA, spironolactone, drospirenone và flutamide. Mức độ giảm tiết bã nhờn tùy vào loại thuốc và liều thuốc.17,25 Cyproterone Acetate: Là một progestin có tính kháng androgen, trực tiếp ức chế thụ thể androgen. Chất này không có ở USA nhưng rất phổ biến ở Âu Châu - có trong thành phần của thuốc ngừa thai thường được sử dụng để điều trị mụn.17,25 Co-cyprindol kết hợp 2 mg CPA với 35 μg ethinyl estradiol được coi là lượng estrogen khá cao nên ẩn chứa nguy cơ của thuyên tắc mạch cao hơn những thuốc ngừa thai khác chứa ít estrogen hơn,37 nhưng nguy cơ này không cao hơn khi so với thuốc ngừa thai thế hệ thứ 3.12 Vì vậy co-cyprindol vẫn được chấp nhận như một phương pháp điều trị mụn an toàn. Co-cyprindol giảm tiết bã không quá 30%, tuy nhiên hiệu quả trị mụn được gia tăng nhờ tác dụng trực tiếp lên androgen-medicated comedogenesis.34 Tác dụng này tương đương Tetracycline 1g/ ngày điều trị trong 6 tháng 16 tuy có chậm hơn. Nhìn chung hiệu quả cải thiện mụn trứng cá được báo cáo lên đến 90% ở những bệnh nhân điều trị CPA liều cao (50 – 100 mg / ngày) có hay không có kết hợp ethinyl estradiol.13,36 Tác dụng phụ của CPA ít gặp, bao gồm mệt mỏi, nhức đầu, buồn nôn, tăng cân, rối loạn chức năng gan và bất thường đông máu.14 Spironolactone: có tác dụng ức chế lên cả hai thụ thể androgen và 5α-reductase. Đây là một điều trị mụn hiệu quả và làm giảm tiết bã nhờn đến 30 – 75% tùy theo liều.26,32 Thuốc được được cho với liều 50 – 100 mg mỗi ngày giữa bữa ăn. Tuy nhiên nhiều phụ nữ bị mụn không thường xuyên có thể điều trị hiệu quả ở liều 25 mg mỗi ngày.32 Có ít bằng chứng xác định tác dụng trị mụn của Spironolactone, đồng thời đáp ứng với thuốc thường chậm: có thể cần đến 3 tháng điều trị liên tục mới bắt đầu thấy hiệu quả.23 Tác dụng phụ tùy thuộc vào liều sử dụng: kinh không đều, tăng kalium, căng ngực (vú), mệt mỏi, nhức đầu, giữ nước, và hiếm gặp là melisma. Phụ nữ sử dụng thuốc nên tránh thai nhằm tránh bất thường có thể có trên thai nhi nam. Tất cả bệnh nhân nên được theo dõi điện giải đồ để phát hiện sớm hiện tượng tang kali máu. Flutamide: là một chất kháng androgen không steroid, phần lớn được sử dụng trong ung thư tuyến tiền liệt. Thuốc được báo cáo có hiệu quả trong điều trị mụn trứng cá liên quan đến androgen và nam hóa, với liều dùng 125 – 250 mg / ngày. Calaf và cộng sự chứng minh có hiệu quả giảm độ nặng của mụn và giảm triệu chứng nam hóa ở 119 bệnh nhân PCOS khi điều trị Flutamide kết hợp thuốc ngừa thai so sánh với giả dược ở thời điểm 6 và 12 tháng.3 Lưu ý thuốc không dùng cho 11 TỔNG QUAN Y VĂN nam giới và không dùng cho phụ nữ có thai. Tác dụng phụ của thuốc: độc gan ở liều cao 750 mg/ngày, vì vậy liều khuyến cáo hằng ngày cho những bệnh nhân có cường androgen là 250 – 500 mg/ngày.24 Tuy nhiên cũng có trường hợp suy gan trầm trọng đe dọa mạng sống ở bệnh nhân sử dụng liều 250 – 375 mg flutamide/ ngày, và hiện nay cũng có nhiều quốc gia ngăn cấm sử dụng Flutamide trong điều trị mụn và nam hóa.9 Không có nguy hại trên gan ở liều 125 mg/ ngày, và nhiều tác giả cũng chứng minh liều thấp hơn 250 – 375 mg/ ngày vẫn có hiệu quả điều trị, đặc biệt khi kết hợp với thuốc ngừa thai có chứa Drospirenone.4 Việc chọn lựa thuốc này để điều trị mụn do cường androgen vẫn còn đang bàn cãi.19 Kết luận Mụn trứng cá là một bệnh không chỉ liên quan đến ngành da liễu, mà nó liên quan đến cả nội tiết phụ khoa. Sự hiện diện của mụn liên quan nhiều đến hiện tượng cường androgen trong cơ thể. Vì vậy nếu kết hợp thuốc nội tiết kháng androgen với những thuốc điều trị mụn truyền thống thì hiệu quả sẽ rất tốt. Tài liệu tham khảo 1. Arowojolu AO, Gallo MF, Lopez LM et al. Combined oral contraceptive pills for the treatment of acne. Cochrane Database Syst. Rev. (1), CD004425 (2007). 2. Beylot C, Doutre MS, Beylot-Barry M. Oral contraceptives and cyproterone acetate in female acne treatment. Dermatology 81, 70–74 (1998). 3. Calaf J, Lopez E, Millet A et al. Long term efficacy and tolerability of flutamide compared with oral contraception in moderate to severe hirsutism: a 12-month, double-blind, parallel clinical trial. J. Clin. Endocrinol. Metab. 92, 3446–3450 (2007). 4. Calaf J, Lopez E, Millet A et al.; the Spanish Working Group for Hirsutism. Long term efficacy and tolerability of flutamide combined with oral contraception in moderate to severe hirsutism. A 12-month, double-blind parallel clinical trial. J. Clin. Endocrinol. Metab. 92, 3446–3452 (2007). 5. Cunliffe WJ, Gollnick H. Acne: Diagnosis and Management. Marks R (Ed.). Martin Dunitz Ltd., London, UK 121 (2001). 6. Cunliffe WJ. Acne, hormones and treatment. BMJ (Clin. Res. Ed.) 285(6346), 912–913 (1982). 7. Darley CR, Moore JW, Besser GM et al. Low dose prednisolone or oestrogen in the treatment of women with late onset or persistent acne vulgaris. Br. J. Dermatol. 108, 345–353 (1983). 8. Dawson AL, Dellavalle RP. Acne vulgaris. BMJ. May 8 2013;346:f2634. Medline. 9. De Zegher F, Ibanez L. Low dose flutamide for women with androgen excess: anti-androgenic efficacy and hepatic safety. J.Endocrinol. Invest. 32, 83–84 (2009). 10. Eichenfield LF, Krakowski AC, Piggott C, Del Rosso J, Baldwin H, Friedlander SF, et al. Evidence-based recommendations for the diagnosis and treatment of pediatric acne. Pediatrics. May 2013;131 Suppl 3:S163-86. Medline. 11. Faloia E, Filipponi S, Mancini V et al. Treatment with a gonadotrophin-releasing hormone agonist in acne or idiopathic hirsutism. J. Endocrinol. Invest. 16, 675–677 (1993). 12. Franks S, Layton A, Glasier A. Cyproterone acetate/ethinyl estradiol for acne and hirsutism: time to revise prescribing policy. Hum. Repod. 23, 231–232 (2008). 13. Gollnick H, Albring M, Brill K. Effcacitè de l'acètate de cyprotèrone oral associe à l'èthinylestradiol dans le traitement de l'acnè tardive de type facial. Ann. Endocrinol. 60, 157–166 (1999). 14. Gollnick H, Cunliffe W, Berson D et al. Global Alliance to improve outcomes in acne. Management of acne: a report from a Global Alliance to improve outcomes in acne. J. Am. Acad. Dermatol. 49(1), S1–S37 (2003). 15. Goulden V, McGeown CH, Cunliffe WJ. The familial risk of adult acne: a comparison between first-degree relatives of affected and unaffected individuals. Br J Dermatol. Aug 999;141(2):297- 300. Medline. 16. Greenwood R, Brummitt L, Burne B et al. Acne: double-blind clinical and laboratory trial of tetracycline, oestrogen, cyproterone acetate and combined treatment. BMJ 291, 1231–1235 (1985). 17. Greenwood R, Burke B, Brummitt L et al. Cyclic cyproterone/ethinyloestradiol for acne. Lancet 2(8353), 796 (1983). 18. Kellett SC, Gawkrodger DJ. The psychological and emotional impact of acne and the effect of treatment with isotretinoin. Br J Dermatol. Feb 1999;140(2):273-82. Medline. 19. Laura J Savage, Alison M Layton. Treating Acne Vulgaris: Systemic, Local and Combination Therapy. Expert Rev Clin Pharmacol. 2010;13(4):563-580. 12 THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 15, Số 2, Tháng 05 – 2015 20. Layton AM. Disorders of the sebaceous glands. In: Rook's Textbook of Dermatology (8th Edition). Burns DA, Breathnach SM, Cox NH et al. (Eds). Blackwell Publishing, London, UK (2010). 21. Leyden JJ. New understandings of the pathogenesis of acne. J. Am. Acad. Dermatol. 32(Suppl.), 15–25 (1995). 22. Lucky AW, McGuire J, Rosenfield RL et al. Plasma androgens in women with acne vulgaris. J. Invest. Dermatol. 81, 70–74 (1983). 23. Marcoux D, Thiboutot D. Hormonal therapy for acne. J. Cutan. Med. Surg. 1(Suppl. 1), 52–56 (1996). 24. Martin KA, Chang RJ, Ehrmann DA et al. Evaluation and treatment of hirsutism in pre-menopausal women: an endocrine society clinical practice guideline. J. Clin. Endocrinol. Metab. 93, 1105– 1120 (2008). 25. Miller JA, Wojnarowska FT, Dowd PM et al. Anti-androgen treatment in women with acne: a controlled trial. Br. J. Dermatol. 114, 705–716 (1986). 26. Muhlemann MF, Carter GD, Cream JJ et al. Oral spironalactone: an effective treatment for acne vulgaris in women. Br. J.Dermatol. 115, 227–232 (1986). 27. Pochi P, Strauss J. Sebaceous gland inhibition from combined glucocorticoid-estrogen treatment. Arch. Dermatol. 112, 1108–1109 (1976). 28. Saihan E, Burton J. Sebaceous gland suppression in female acne patients by combined glucocorticoid- oestrogen treatment.Br. J. Dermatol. 103, 139–142 (1981). 29. Speroff L, De Cherney A. Evaluation of a new generation of oral contraceptives. Obstet. Gynecol. 81, 1034–1047 (1993). 30. Stewart ME, Downing DT, Cook JS et al. Sebaceous gland activity and serum dehydroepiandrosterone sulfate levels in boys and girls. Arch. Dermatol. 128, 1345–1348 (1992). 31. Thiboutot D, Gollnick H, Bettoli V, Dréno B, Kang S, Leyden JJ, et al. New insights into the management of acne: an update from the Global Alliance to Improve Outcomes in Acne group. J Am Acad Dermatol. May 2009;60(5 Suppl):S1-50. Medline. 32. Thiboutot D. Acne: hormonal concepts and therapy. Clin. Dermatol. 22, 419–428 (2004). 33. Thiboutot D. Hormones and acne: pathophysiology, clinical evaluation and therapies. Sem. Cutan. Med. and Surg. 20, 144 –153 (2001). 34. Thiboutot DM, Knaggs H, Gilliland K et al. Activity of type 1 5α-reductase is greater in the follicular infundibulum compared with the epidermis. Br. J. Dermatol. 136, 166–171 (1997). 35. Van Vloten W, van Haselen CW, van Zuuren EJ. The effect of two combined oral contraceptives containing either drospirenone or cyproterone acetate on acne and seborrhea. Cutis 69, 1–15 (2002). 36. Van Wayjen R, van den Ende A. Experience in the long-term treatment of patient with hirsutism and/or acne with cyproterone acetate containing preparations: efficacy, metabolic and endocrine effects. Exp. Clin. Endocrinol. Diabetes 103, 241– 251 (1995). 37. Vasiakis-Scaramozza C, Jick H. Risk of venous thromboembolism with cyproterone contraceptives. Lancet 358, 1427–1429 (2001). 38. Vexlau P, Husson C, Chivot M et al. Androgen excess in women with acne alone compared with acne and/or hirsutism. J.Invest. Dermatol. 94, 279– 283 (1990).
File đính kèm:
 su_dung_noi_tiet_trong_dieu_tri_mun_trung_ca.pdf
su_dung_noi_tiet_trong_dieu_tri_mun_trung_ca.pdf

