Nhân một trường hợp phụ nữ có thai 12 tuần bị tắc động mạch phổi có sốc được điều trị thành công bằng thuốc tiêu sợi huyết alteplase
Tắc động mạch phổi cấp có tỷ lệ tử vong cao nếu không được chẩn đoán và điều trị kịp thời. Phụ nữ có thai là một trong những yếu tố nguy cơ gây TĐMP cấp. Lựa chọn phương pháp để chẩn đoán và điều trị một cách an toàn cho cả mẹ và thai nhi là một thách thức với các nhà lâm sàng. Đặc biệt là việc lựa chọn thuốc chống đông, theo dõi thuốc chống đông và chỉ định thuốc tiêu sợi huyết là vẫn đề khó. Nhân một trường hợp lâm sàng điều trị thành công cho một phụ nữ mang thai 12 tuần bị sốc vì tắc động mạch phổi cấp, chúng tôi nhắc lại một số điểm quan trọng trong việc lựa chọn, theo dõi thuốc chống đông, tiêu sợi huyết cho sản phụ bị TĐMP cấp. Về thuốc chống đông ưu tiên heparin trọng lượng phân tử thấp, heparin không phân đoạn, không nên dùng kháng vitamin K và chống đông mới đường uống cho phụ nữ có thai. Nếu sản phụ TĐMP cấp có sốc, tụt huyết áp được xem xét truyền thuốc tiêu sợi huyết alteplase liều 0,6mg/kg truyền tĩnh mạch ngoại vi trong vòng 15 phút
Tóm tắt nội dung tài liệu: Nhân một trường hợp phụ nữ có thai 12 tuần bị tắc động mạch phổi có sốc được điều trị thành công bằng thuốc tiêu sợi huyết alteplase
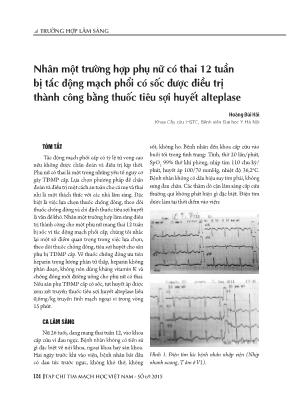
trường hợp lâm sàng TẠP CHÍ Tim mẠCH HọC việT nam - số 69.2015124 TÓm TẮT Tắc động mạch phổi cấp có tỷ lệ tử vong cao nếu không được chẩn đoán và điều trị kịp thời. Phụ nữ có thai là một trong những yếu tố nguy cơ gây TĐMP cấp. Lựa chọn phương pháp để chẩn đoán và điều trị một cách an toàn cho cả mẹ và thai nhi là một thách thức với các nhà lâm sàng. Đặc biệt là việc lựa chọn thuốc chống đông, theo dõi thuốc chống đông và chỉ định thuốc tiêu sợi huyết là vẫn đề khó. Nhân một trường hợp lâm sàng điều trị thành công cho một phụ nữ mang thai 12 tuần bị sốc vì tắc động mạch phổi cấp, chúng tôi nhắc lại một số điểm quan trọng trong việc lựa chọn, theo dõi thuốc chống đông, tiêu sợi huyết cho sản phụ bị TĐMP cấp. Về thuốc chống đông ưu tiên heparin trọng lượng phân tử thấp, heparin không phân đoạn, không nên dùng kháng vitamin K và chống đông mới đường uống cho phụ nữ có thai. Nếu sản phụ TĐMP cấp có sốc, tụt huyết áp được xem xét truyền thuốc tiêu sợi huyết alteplase liều 0,6mg/kg truyền tĩnh mạch ngoại vi trong vòng 15 phút. ca lâm sàng Nữ 26 tuổi, đang mang thai tuần 12, vào khoa cấp cứu vì đau ngực. Bệnh nhân không có tiền sử gì đặc biệt về nội khoa, ngoại khoa hay sản khoa. Hai ngày trước khi vào viện, bệnh nhân bắt đầu có đau tức trước ngực, không khó thở, không sốt, không ho. Bệnh nhân đến khoa cấp cứu vào buổi tối trong tình trạng: Tỉnh, thở 20 lần/phút, SpO2 99% thở khí phòng, nhịp tim 110 chu kỳ/ phút, huyết áp 100/70 mmHg, nhiệt độ 36,2oC. Bệnh nhân không có dấu hiệu suy tim phải, không sưng đau chân. Các thăm dò cận lâm sàng cấp cứu thường qui không phát hiện gì đặc biệt. Điện tim được làm tại thời điểm vào viện: Hình 1. Điện tim lúc bệnh nhân nhập viện (Nhịp nhanh xoang, T âm ở V1). nhân một trường hợp phụ nữ có thai 12 tuần bị tắc động mạch phổi có sốc được điều trị thành công bằng thuốc tiêu sợi huyết alteplase Hoàng Bùi Hải Khoa Cấp cứu-HSTC, Bệnh viện Đại học Y Hà Nội trường hợp lâm sàng TẠP CHÍ Tim mẠCH HọC việT nam - số 69.2015 125 Diễn biến bệnh Bệnh nhân được lưu tại khoa Cấp cứu để theo dõi và điều trị, mười hai giờ sau khi nhập viện, bệnh nhân xuất hiện đau ngực nặng hơn, khó thở, vã mồ hôi, nổi vân tím, hoảng sợ. Huyết áp bắt đầu tụt xuống 90/60 mmHg, các dấu hiệu của suy tim phải được ghi nhận như: tĩnh mạch cổ nổi, gan to, phản hồi gan tĩnh mạch cổ. Bệnh nhân được làm một số thăm dò khác, trong đó có điện tim lần thứ 2 xuất hiện dấu hiệu thay đổi mới so với điện tim lúc vào viện: Nhịp nhanh, Tâm ở DIII và V1 đến V3. Hình 2. Dấu hiệu tâm-phế cấp (T âm ở chuyển đạo DIII, V1 – V3) Khí máu động mạch: pH 7,46; PaCO2: 27 mmHg; PaO2: 67 mmHg; BE -3.6 Định lượng Troponin T: 0,015 ng/ml (Bình thường: <0,01 ng/ml). Tắc động mạch phổi cấp được nghi ngờ là nguyên nhân gây sốc, vì bệnh nhân có đau ngực, khó thở, nhịp tim nhanh, có thai 12 tuần và lâm sàng, điện tim có biểu hiện suy tim phải cấp. Chỉ định chụp cắt lớp vi tính (CLVT) động mạch phổi cấp cứu được xem xét. Theo Uỷ ban quốc tế về an toàn phóng xạ (The International Commission of Radiologic Protection), liều tia xạ khi chụp CLVT động mạch phổi phóng qua tử cung người mẹ không làm tăng nguy cơ tử vong hoặc dị tật thai nhi [1]. Bệnh nhân được chụp CLVT 64 dãy động mạch phổi, kết quả cho thấy huyết khối ở cả 2 động mạch phổi phải và trái với mức độ nặng (SI) CLVT là 50%. Hình 3. Huyết khối ở động mạch phổi phải và trái (SI : 50%) trường hợp lâm sàng TẠP CHÍ Tim mẠCH HọC việT nam - số 69.2015126 Bệnh nhân được thở oxy, truyền dobutamin tĩnh mạch, dùng heparin bolus và truyền liên tục qua bơm tiêm điện và xem xét dùng thuốc tiêu sợi huyết cấp cứu. Bệnh nhân có chỉ định dùng thuốc tiêu sợi huyết Tắc động mạch phổi cấp làm tình trạng huyết động của bệnh nhân rối loạn, nhịp tim nhanh, huyết áp tụt và bắt đầu có dấu hiệu của sốc. Bệnh nhân và gia đình được giải thích kỹ lưỡng về việc cần thiết của tái tưới máu phổi sớm để tránh nguy cơ tử vong, cũng như nguy cơ chảy máu, sảy thai của việc dùng thuốc tiêu sợi huyết, bệnh nhân và gia đình đồng ý ký cam kết thủ thuật. Trong điều kiện của bệnh viện và tình trạng của bệnh nhân, dùng thuốc tiêu sợi huyết đường tĩnh mạch là lựa chọn duy nhất. Bệnh nhân được dừng heparin, sau đó truyền alteplase tĩnh mạch với liều 0,6mg/kg (36mg) trong vòng 15 phút. Bệnh nhân được theo dõi chặt chẽ trước, trong và sau truyền thuốc tiêu sợi huyết 2 giờ. Ngay sau khi truyền thuốc tiêu sợi huyết, bệnh nhân thoát sốc: Tỉnh táo, hết lo lắng, da ấm hơn, nhịp tim 90 chu kỳ/phút, huyết áp 110/70 mmHg, nhịp thở 19 lần/phút. Bệnh nhân không đau đầu, không đau bụng, không nôn máu, không đi ngoài ra máu, phân đen, không ra máu âm đạo, không liệt, không xuất huyết da, không dấu hiệu thiếu máu. Bệnh nhân được làm siêu âm bụng, tiểu khung: Không có dịch trong bụng, tim thai bình thường. Bệnh nhân được truyền lại heparin truyền tĩnh mạch sau truyền tiêu sợi huyết 30 phút, theo dõi chỉnh liều thuốc để duy trì APTT b/c 1,5-2,5. Sau đó bệnh nhân được tiêm dưới da enoxaparin 0.6ml (60mg), 2 lần/ngày. Bệnh nhân có định lượng protein S là 40% (mức bình thường 60-120%). Sản phụ tiếp tục được quản lý thai bởi bác sỹ chuyên khoa sản, song song với việc theo dõi tình trạng tái phát huyết khối cũng như chảy máu. Sau 6 tháng từ khi bị TĐMP cấp được dùng thuốc tiêu sợi huyết, thai nhi phát triển bình thường, sản phụ được đình chỉ thai nghén ở tuần thứ 40 bằng phương pháp mổ đẻ chủ động. Không có tai biến chảy máu hay tắc mạch trước, trong và sau đẻ 1 tháng. Bệnh nhân đã được dừng thuốc chống đông 6 tuần sau mổ đẻ. dÙng Thuốc chống ĐÔng Và TiÊu sỢi huyẾT cho PhỤ nỮ cÓ Thai Bị huyẾT Khối TĨnh mạch sâu Và hoẶc/ TẮc Động mạch PhỔi cẤP (hKTms Và/hoẶc TĐmP) Lựa chọn thuốc chống đông nào? Theo hướng dẫn của ACCP 2012, thuốc chống đông lựa chọn cho phụ nữ có thai bị HKTMS và/ hoặc TĐMP là heparin trọng lượng phân tử thấp (TLPTT) hoặc heparin không phân đoạn [2]. Kháng vitamin K đường uống không được sử dụng cho phụ nữ có thai vì nguy cơ dị dạng thai và nguy cơ chảy máu. Thuốc chống đông mới đường uống không đủ bằng chứng nghiên cứu. Heparin TLPTT là là chống đông lựa chọn đầu tay cho phụ nữ có thai, vì bằng chứng nghiên cứu cho thấy thuốc có hiệu quả và an toàn cho thai nhi, thuốc không qua hàng rào rau thai [3, 4]. Một phân tích gộp gồm 64 nghiên cứu với 2777 phụ nữ có thai, cho thấy heparin TLPTT an toàn và hiệu quả trong điều trị cho phụ nữ có thai. Tỷ lệ xuất hiện huyết khối tĩnh mạch 0,8% và huyết khối động mạch là 0,5%; trong đó tỷ lệ chảy máu lớn là 2%, nổi ban da 1,8% và gãy xương do loãng xương là 0,04%. Không trường hợp nào cho thấy người mẹ bị tử vong hay bị bệnh giảm tiểu cầu do dùng heparin [5]. Heparin không phân đoạn nên được sử dụng cho phụ nữ có thai bị TĐMP có nguy cơ chảy máu, hay có sốc, tụt huyết áp, nguy cơ phải phẫu thuậtvì khi bị quá liều heparin có thể được trung hoà bằng protamine nếu cần. Ngoài ra heparin không phân đoạn cũng được ưu tiên sử dụng cho các bệnh nhân suy thận, quá cân. Liều heparin Heparin TLPTT, ví dụ: enoxaparin liều lựa chọn là 1mg/kg tiêm dưới da 2 lần/ngày. Kinh trường hợp lâm sàng TẠP CHÍ Tim mẠCH HọC việT nam - số 69.2015 127 nghiệm cho thấy ở người Việt Nam, nếu cân nặng > 60 kg, có thể chọn 60mg tiêm dưới da mỗi 12 giờ; nếu cân nặng < 60 kg, tiêm dưới da 40 mg hai lần mỗi ngày. Với heparin chuẩn, bolus 80 UI/kg sau đó duy trì 18 UI/kg/h đích cần đạt aPTT so với chứng từ 1,5-2,5. Xét nghiệm để theo dõi việc dùng heparin cho phụ nữ có thai Heparin TLPTT Duy trì nồng độ kháng Xa trong máu từ 0,6-1 UI/ml; xét nghiệm định lượng kháng Xa đầu tiên cần làm 6 giờ sau mũi tiêm thứ 3 hoặc thứ 4, mức độ điều chỉnh 10-25% liều cuối cùng. Khi bệnh nhân đã đạt được liều điều trị, định lượng kháng Xa có thể được nhắc lại sau 1-3 tháng. Heparin không phân đoạn Liều thuốc cần được dò thông qua xét nghiệm máu để duy trì aPTT từ 1,5-2,5 lần so với chứng. Sau khi tìm được liều ổn định, làm xét nghiệm aPTT ngày 1-2 lần. Nếu tổng liều > 1500 UI/h, cần làm định lượng kháng Xa thay cho aPTT. Thời gian duy trì thuốc chống đông cho phụ nữ có thai Nếu sản phụ đang được dùng heparin truyền tĩnh mạch liên tục, cần dừng lại trước khi đẻ/mổ đẻ 4-6 giờ. Nếu sản phụ được tiêm dưới da heparin không phân đoạn cần dừng tiêm khi có chuyển dạ tự nhiên hoặc 24 giờ trước khi có kế hoạch đẻ chỉ huy, mổ đẻ [6]. Tiếp tục dùng lại thuốc chống đông sau khi đẻ 6 giờ và sau mổ đẻ 12 giờ. Sau khi đẻ/mổ đẻ, bệnh nhân có thể được xem xét cho chuyển thuốc từ heparin sang kháng vitamin K đường uống, thuốc này an toàn cho trẻ bú vì không tích luỹ ở sữa. Dùng song song hai thuốc heparin và kháng vitamin K đường uống ít nhất 5 ngày cho đến khi INR đạt được ngưỡng điều trị từ 2-3 trong 2 ngày liên tiếp, thì dừng heparin cho đến hết tháng đầu tiên đến 3 tháng sau khi đẻ/mổ đẻ với tổng thời gian điều trị sau khi bị TĐMP ít nhất 3-6 tháng [7]. Thuốc tiêu sợi huyết có thể dùng cho bệnh nhân mang thai bị TĐMP cấp hay không? Nhiều nghiên cứu được thực hiện ở phụ nữ có thai, nhưng vẫn chưa đủ dữ liệu về việc sử dụng thuốc tiêu sợi huyết cho sản phụ bị TĐMP cấp. Từ năm 1961, có 36 nghiên cứu được đăng tải trên các tạp chí về vấn đề này, với 172 phụ nữ có thai bị TĐMP hoặc HKTMS được điều trị bằng thuốc tiêu sợi huyết. Kết quả cho thấy có 1,2% bà mẹ tử vong, tỷ lệ sảy thai là 5,8%; tỷ lệ chảy máu là 8,1%. Vì thế, thuốc tiêu sợi huyết vẫn được khuyến cáo sử dụng cho phụ nữ có thai bị TĐMP cấp đe doạ đến tính mạng như bị sốc, tụt huyết áp [8]. Sau đây là một số chỉ định dùng thuốc tiêu sợi huyết cho bệnh nhân TĐMP cấp [7]: 1. TĐMP cấp có sốc, hoặc tụt huyết áp (huyết động không ổn định) 2. TĐMP cấp có rối loạn chức năng thất phải trên siêu âm tim (giãn thất phải, tăng áp động mạch phổi) 3. TĐMP cấp bị ngừng tuần hoàn (đang cấp cứu ngừng tuần hoàn) 4. TĐMP cấp huyết khối lan rộng 5. TĐMP cấp có tình trạng giảm oxy máu nặng 6. TĐMP cấp có huyết khối trong buồng nhĩ phải hoặc thất phải 7. TĐMP cấp ở bệnh nhân còn lỗ bầu dục Trước khi truyền thuốc cho bệnh nhân TĐMP cấp, người thầy thuốc cần khảo sát chi tiết các chống chỉ định của thuốc. summary Without correct diagnosis and treatment, the Pulmonary embolism (PE) has high mortality, while the pregnancy is one of important PE risk factors. The choice of diagnosis, treatment method aiming the safety to both maternal and trường hợp lâm sàng TẠP CHÍ Tim mẠCH HọC việT nam - số 69.2015128 foetal subjects have been challenging. Particulaly, the choice, monitoring of anticoagulant and the indication of using thrombolytic have still been difficult. By the way, a 12 week-pregnant woman who had acute PE with shock was effectively, safety treated by rt-PA (alteplase), we would like to repeat some important questions on choosing, monitoring of anticoagulants, thrombolytics for PE woman during pregnancy. About the anticoagulants, the LMWH has been the first choice; the unfractionnated heparin has still been useful in some bleeding high risk cases, otherwise oral anti-vitamin K and new oral anti-coagulant have not been recommended to use for pregnant women. Finally, the IV alteplase with dose of 0.6 mg/kg by 15 minutes infusion is recommended for PE women causing shock, hypotension during pregnancy. TÀi Liệu THAM KHẢO 1. International Commission of Radiological Protection. Pregnancy and medical radiation: Publication 84. Ann ICRP 2000;30:1–44. 2. Antithrombotic Therapy and Prevention of Thrombosis, 9th Ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012;141(2_suppl):1S. doi:10.1378/chest.1412 3. Forestier F, Daffos F, Capella-Pavlovsky M. Low molecular weight heparin (PK 10169) does not cross the placenta during the second trimester of pregnancy study direct fetal blood sampling under ultrasound. Throm rest 1984; 34:557 4. Forrestier F, Daffos F, Rainaut M, Toulemonde F (1987), “Low molecular weight heparin (CY 216) does not cross the placenta during the third trimester of pregnancy”. Thromb Haemost; 57:234 5. Greer IA, Nelson-Piercy C (2005), “Low-molecular-weight heparins for thromboprophylaxis and treatment of venous thromboembolism in pregnancy: a systematic review of safety and efficacy”. Blood; 106:401. 6. James A (2011), “Committee on Practice Bulletins-Obstetrics. Practice bulletin no.123: thromboembolism in pregnancy”. Obstet Gynecol; 118:718. 7. David R Schwartz; Atul Malhotra; Steven E Weinberger, “Deep vein thrombosis and pulmonary embolism in pregnancy: Treatment”; Jul 2014. This topic last updated: Jul 09, 2014. 8. Turrentine MA1, Braems G, Ramirez MM (1995). Use of thrombolytics for the treatment of thromboembolic disease during pregnancy. Obstet Gynecol Surv. Jul;50(7):534-41. 9. Torbicki A, Perrier A, Konstantinides S et al (2008), “Guidelines on the diagnosis and management of acute pulmonary embolism”. European Heart Journal 29, 2276–2315. doi: 10.1093/eurheartj/ehn310. Epub 2008 Aug 30.
File đính kèm:
 nhan_mot_truong_hop_phu_nu_co_thai_12_tuan_bi_tac_dong_mach.pdf
nhan_mot_truong_hop_phu_nu_co_thai_12_tuan_bi_tac_dong_mach.pdf

